[ժҪ]
Ŀ�ģ��о�ɢͫ����������ѹ��Ӱ�죬��ļ���������߽���ȫ����ۿƼ�飬��¼ɢͫǰ����ѹ������ɢͫǰ����ѹ�仯���ɡ�
���������ع�����·ҽԺ�Ǽ��ڵ���������������������Ϊ�о�������ѭ������Ը�μӵ�ԭ��2017��1-3�¼�μ���������Ĥ����ɸ��Ļ��߽���ȫ����ͷ�����������ݰ�����1��һ�����ϲɼ���2�������ճ�����������������ѹֵ��3����϶�Ƽ�飻4��ÿλ����˫�۵�������?����������������Һ����ɢͫ��1h���ٴβ�����ѹ��
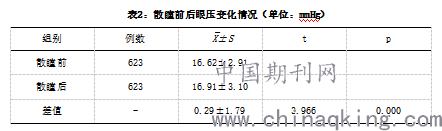
���������330�����߲���ɸ�鲢�����о�����������189�ˣ�57.3%����Ů��141�ˣ�42.7%����ƽ������62.0±10.8�꣨22-93�꣩��1��������6�ˣ�����߾�Ϊ2�������ߣ��о���Ⱥ�����������֮����Ϊ1-27�꣬ƽ��10.3±6.5�꣬DM������10��������171�ˣ�51.8%����20��������39�ˣ�11.8%������ȥδɢͫ��18�����ߺ���312�����߹�623ֻ�۽�����ɢͫ��ɢͫǰƽ����ѹ16.62±2.91mmHg��ɢͫ��ƽ����ѹ16.91±3.10mmHg��ɢͫ����ѹƽ����ɢͫǰ����0.29±1.79mmHg��p��0.001����������8�ˣ�10�ۣ�ɢͫ����ѹ����≥5mmHg�������о�����ɢͫ��δ���ּ��Է��ǹرա�
���ۣ�������ɢͫ��ƽ����ѹ���ߣ���ͳ��ѧ���壬�����ٴ����塣
�ؼ��ʣ�����ɢͫ����ѹ
������һ����Ѫ������Ϊ�����Ĵ�л�Լ��������з�Χ�㷺������������Ѹ�ͣ���ȫ��ڰ˴�����ԭ��������ɵ�ȫ���Թ����������������Ͼ������ݹ�����������(International Diabetes Federation) 2013�귢����һ�ݱ��棬ȫ����ˣ�20-79�꣩��������Ϊ8.3����3.82���ˣ�������80%�Ļ������Ե���������ң����Ƶ�2030��ȫ���н�5.5��������[1]�������й��˿����仯��DM����Ԥ�ƴ�2000�굽2030�꽫��һ��[2]���������շ�AAC�ĸ����ڲ�ͬ��Ⱥ���������죬���о����ݼ�̽���ҹ��Ϸ�������ɢͫ�շ�AAC�ķ��ռ�������ء�
1.һ������
1.1 �ռ��о�������������Ա����䡢��ϵ�绰�������̺�Ŀǰ�����Ʒ�ʽ���۲���ʷ��ȫ����ʷ�ȡ����о���ͨ����ɽ��ѧ��ɽ�ۿ�����ҽѧ����ίԱ����顣�о���Ա�����вμ��߽��ͱ����о����۲�������ݡ�Ŀ�ĺ����壬����֪�����о������漰���ܴ����ķ��ա����вμ��߾�ǩ��֪��ͬ���顣
1.2 �о������ų���
1��δ����ɼ��
2��������۲�ʷ�����Աս�������۷���ʷ��
3����϶�Ƽ�鷢���ܱ�ǰ����ȣ�1/4CT��
2.����
��2.1 �����ճ��������������ۻ����������״̬����������������ù��ʱ���������E���ͣ��������¼��С�����һλ��
2.2 ������ѹ������ʹ�÷ǽӴ�ʽ��ѹ�Ʋ���ɢͫǰ��������ѹֵ��˫�۸���������ȡ��ֵ�������¼��С�����һλ��
2.3 ��϶�Ƽ�飺�����ǰ�������������������Ĥ����Ĥ����Ĥ��ǰ�����ܱ�ǰ����ȣ��Խ�Ĥ���Ϊ���գ������壨LOCS ��ּ�����ǰ�β������������¼�쳣�����
2.4 ɢͫ������˫�۵θ�������������ˮ����ɢͫ��ɢͫ1h���ٴβ�����ѹ[11]��
2.5 ʹ�� SPSS 22.0 ͳ���������з�������ÿֻ����Ϊ��������������ɢͫǰ����ѹ�仯��ʱ�������T�������飬P ֵС�� 0.05 Ϊ��ͳ��ѧ���塣
3.���
3.1�о���Ⱥ�Ļ�������
�ų�����ɢͫ�ı������������Աս�������۵���Ⱥ������֮�⣬2016��12��20����2017��3��20���ڼ䣬����330���������ɸ�鲢�����о�����������189�ˣ�57.3%����Ů��141�ˣ�42.7%����ƽ������62.0±10.8�꣨22-93�꣩����51-70��������������࣬ռ�������ٷֱ�Ϊ68.5%��70������ռ20.3%�����ݻ��ߵ�����¼��1��������6�ˣ�����߾�Ϊ2�������ߣ��о���Ⱥ�����������֮����Ϊ1-27�꣬ƽ��10.3±6.5�꣬DM������10��������171�ˣ�51.8%����20��������39�ˣ�11.8%����
3.2 �о���Ⱥɢͫǰ����ѹ�仯����������о�
��330�������о��Ļ����У����312�����߹�623ֻ�۽�����ɢͫ��ɢͫǰ����ѹ�ֲ�������£�
.png)
����ÿֻ��ɢͫǰ�����ѹ�仯�Ƿ���ڲ���������������T���飬�����ʾ��ɢͫǰƽ����ѹ16.62±2.91mmHg��ɢͫ��ƽ����ѹ16.91±3.10mmHg��ɢͫ����ѹƽ����ɢͫǰ����0.29±1.79mmHg��r=0.823��p��0.001)��
4.����
4.1 ���о����ֵ��ڽ���ɢͫ��289������578ֻ�ۣ������У�ɢͫǰ����ѹ�仯���£�ɢͫ����ѹƽ����ɢͫǰ����Լ0.29±1.79mmHg��p��0.001����2����0.67%��������һ��ɢͫ����ѹ����≥5mmHg��2����0.67%������ɢͫǰ��ѹ≥25mmHg��8����10�ۣ�����ɢͫ����ѹ����≥5mmHg����Щ�����ǰ����Ϻ������֪ɢͫ�ķ��ղ�Ԥ���Կڷ���������鵱�����ڶ����һ�ܣ�������Ա����绰���ʣ�������֢״�ҽ��ܵڶ���Ҳ����ɢͫ�۵�顣�����о�����ɢͫ����ѹ���������ߣ�ɢͫ��δ���ּ��Աս�������ۡ�
4.2 ���о��IJ���֮�����������㣬���ڱ��о�����ֻ�õ�289������578ֻ�ۣ������ϣ������о���Ⱥ����ֲ���Ϊ���У�40�����µĻ��߱�����С����˻���Ҫ��һ������������
4.3 �˴��о�������֤��ɢͫ����ѹ��ɢͫǰ���ߣ���ͳ��ѧ���壬�������ٴ����塣��ˣ����ų����Σ�����ص�����£�ɢͫ���Աս�������۵ķ����ʷdz��ͣ������ڴ������������˵��ɢͫ����ǰ�ȫ�ġ�